- こんな症状の方に
-
- 咳が長引く
- 血圧が高い
- 血糖値が高いと言われた
- 最近おなかまわりが気になる
- コレステロールの値が高いと言われた
- 尿酸値が高いと言われた
- 動脈硬化・心筋梗塞・脳梗塞が心配
生活習慣病 メタボリックシンドローム

私たちのまわりは情報であふれています。氾濫する情報の中から大切なことをピックアップしましょう。
(1)生活習慣病とは
疾病の発症や進行には、病原体や有害物質(『外部環境要因』)、遺伝的な要素(『遺伝要因』)、食習慣・運動習慣・休養の取り方・嗜好(喫煙・飲酒など)の生活習慣(『生活習慣要因』)が関わっていることが明らかになっています。生活習慣病とは、これらの要因がその発症・進行に関与する病気の総称です。(図1)
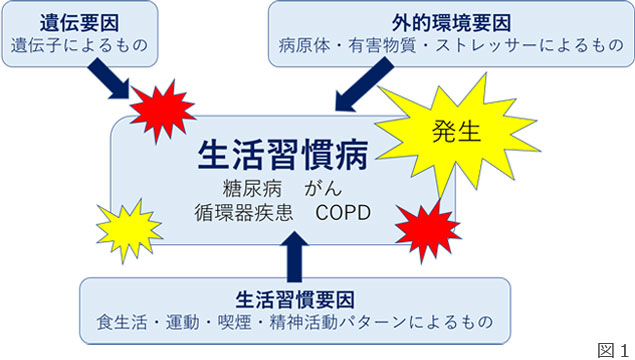
以前は 成人病と呼ばれていたもので、成人病は病気の二次予防(すでに起こってしまった病気に対する対策:早期発見・早期治療)に重点を置いた概念・対策でしたが、生活習慣病は一次予防(病気を未然に防ぐ:健康増進・発病予防)に重点を置いた対策を推進するために新たに導入された概念です(成人であっても生活習慣の改善により予防可能で、成人でなくても発症の可能性もあることから、1996年に当時の厚生省が『生活習慣病』と改称することを提唱しました)。
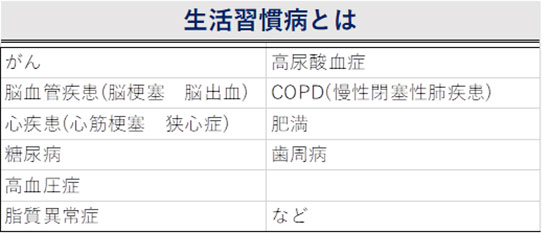
これら生活習慣病、がん、循環器疾患、糖尿病、COPD(慢性閉塞性肺疾患)などは、日本人の死亡の約6割を占めており、その予防は私たちの健康を守るために大変重要となっています。
19世紀まで人類の健康上の課題は感染症の克服でした。この課題が解決してきた先進国では、20世紀以降に疾病構造が大きく変化し、生活習慣病が主な死亡原因となっています。日本だけでなく、今や地球規模での課題となっているのです。
2000年には厚生労働省により、生活習慣病の一次予防に重点を置いた『健康日本21』が策定され9分野について数値目標を定め、国民健康づくり運動が推進されました。
2008年には、あらたに内臓脂肪蓄積を基盤とした複合リスク病態であるメタボリックシンドロームおよびその予備軍を減らす目標が追加され、より強力な生活習慣病予防対策として、特定健診・特性保健指導が進められています。
健康状態を把握し、健康寿命をのばしましょう
(2)メタボリックシンドロームとは

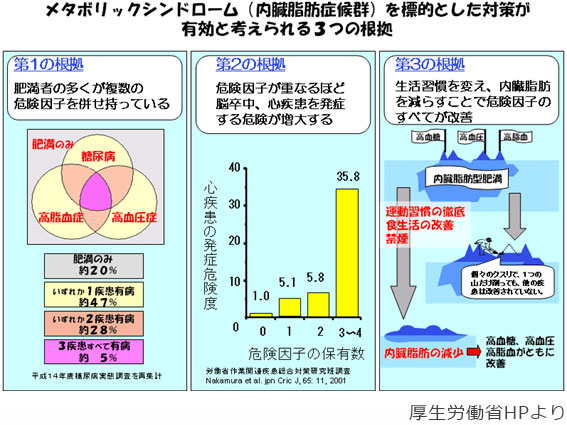
日本人の死因のトップの動脈硬化性疾患(脳血管疾患 虚血性心疾患)の危険因子は、肥満・高血圧症・脂質異常症・糖尿病などの生活習慣病でした。これらの危険因子が同一の個体に重積すると、動脈硬化性疾患の発症頻度は極めて高率になることが分かっています。
この『危険因子が重積する病態』について、1980年末より
「deadly quartet(死の四重奏)」などと名付けられ注目されていました。2000年頃こうした病態についてメタボリックシンドロームという疾患名が与えられました。今や有名な言葉である『メタボ』ですが、ただ単に『おなか周りが太っている』ことを指すだけではありません。
肥満者の多くが複数の危険因子を併せ持っており、危険因子が重なるほど、脳卒中・心疾患を発症する危険が増大します。
疾患は複雑に絡み合っており、生活習慣を改善し、包括的に治療することにより、危険因子全体が改善します。
代謝性疾患(糖尿病 高血圧症 脂質異常症など)から心血管疾患へ至るプロセス これは まるでドミノ倒しのように連鎖していきます(メタボリックドミノ)。
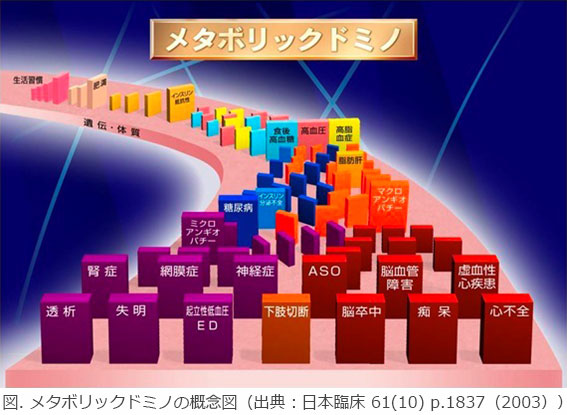
メタボリックシンドロームでは、食生活の偏りや運動不足といった生活習慣の揺らぎが、ドミノ倒しの最初の一つのドミノを倒すことになり、その結果、まず病態の上流の肥満・特に内臓脂肪蓄積型肥満から、遺伝的背景(体質)環境因子が加わり、各危険因子が経時的に連鎖することで動脈硬化性疾患を発症します。
従来から指摘されてきた危険因子の“重積”に加え、危険因子の“流れ”と、その流れの中で危険因子が“連鎖”反応を起こすことを重要視しており、メタボリックドミノは病態を大変分かりやすく表現していると思います。
メタボリックシンドロームの診断
現在までに世界中で様々な診断基準が示されましたが、日本では下図のように診断されます。

メタボリックシンドロームの表をよく見てみると脂質欄に 動脈硬化に重要なLDL-Cが入っていません。
また、血圧欄は 高血圧症の診断 家庭血圧 135/85mmHgより低めに設定されており、血糖値も糖尿病の境界型と診断する値になっています。
これまで、糖尿病や脂質異常症などの診断基準に該当しないために治療対象になっていなかった人の中から、動脈硬化性疾患の危険が高い人を見逃さないようにするために設けられたものが、メタボリックシンドロームの診断基準だからです。
肥満・特に内臓脂肪蓄積を病因的基盤とし、ライフスタイル改善、心血管疾病の予防など、その治療により多くの病態を同時に改善することができるという考えに基づいて設定されています。
(3)メタボリックシンドロームの新常識 皮下脂肪・内臓脂肪に次ぐ『第三の脂肪【異所性脂肪】』
日本人は肥満にあたらないBMI<25でも代謝異常が起こりやすい
比較的スリムだった人の脂肪肝に要注意!
肥満には糖・脂質代謝異常、高血圧を伴いやすいことは有名な話です。日本でも、食生活の欧米化や車社会の普及によって、これらの病態が増加してきました。しかし、これらの病態が欧米と比べてごく軽度の肥満(BMI)でも起こるというのが、日本人の特徴として明らかになってきました。体重絶対量のみでは判断できず、体脂肪分布が重要なのです。
皮下脂肪・内臓脂肪に加えて、『第三の脂肪』と呼ばれる異所性脂肪(ectopic fat)が近年注目されています。
異所性脂肪とは、正常ではごく少量の脂肪しか含まれない非脂肪組織において、余剰に存在している脂肪のことです。
検査技術の進歩により、肝臓・骨格筋・膵臓・心臓などの異所性脂肪の評価が可能になってきました。この異所性脂肪が臓器障害を生じるだけでなく、血糖・血圧・炎症などの全身的な影響を及ぼすことが明らかとなってきました。
ここで脂肪細胞の働き・皮下脂肪・内臓脂肪について。
これらについて理解することは、肥満・内臓蓄積に伴う異所性脂肪沈着が多くの疾患や病態の基礎となっている理解を助け、それらが引き起こすメタボリックシンドローム・糖尿病だけでなく、脂質異常症・高血圧症・動脈硬化・脂肪肝・NASH・NAFLDの病態形成にも関わるという理解の助けとなります。
BMI正常例の脂肪肝・飢餓状態のNAFLDが存在することの理解の助けにもなり、最終的に疾病予防・治療につながると思います。
脂肪細胞はエネルギー貯蔵だけでなくホルモンを分泌する
脂肪細胞は、単なる余剰エネルギーの貯蔵機能だけでなく、実は内分泌器官としての機能があることが分かってきました。脂肪組織量は体重の10%、肥満者では30-50%にも達するので、分泌されるホルモンのそれぞれが微量であっても全体として個体に大きな影響を与えることが考えられます。
脂肪細胞(adipocyte)から分泌される生理活性物質(cytokine)を総称して アディポサイトカイン(adipocytokine)/アディポカイン と呼びます。
インスリン抵抗性、慢性炎症にかかわるTNF-α、食欲抑制に働くレプチン、血栓形成にかかわるPAI-Ⅰ、炎症にかかわるIL-6、血圧上昇にかかわるアンギオテンシノーゲンなどがあげられます。
アディポネクチンは、抗炎症作用・抗糖尿病作用などを有し、血中に高濃度で存在するアディポサイトカインです。脂肪細胞から特異的に分泌され、直接動脈硬化巣へ働き、抗動脈硬化作用を発揮し、生体にとって有利に働きます。アディポサイトカインの分泌は、主に内臓脂肪細胞によるもので、皮下脂肪細胞はその作用は弱いかほとんどありません。
しかし、内臓脂肪蓄積時にはTNF-αや酸化ストレスなどを背景に、アディポネクチンの血中濃度が低下します。内臓脂肪蓄積状態では、脂肪酸代謝異常や多彩なアディポサイトカイン異常(脂肪細胞毒性:adipotoxicity)によって全身に病態が起こります。
内臓脂肪と皮下脂肪
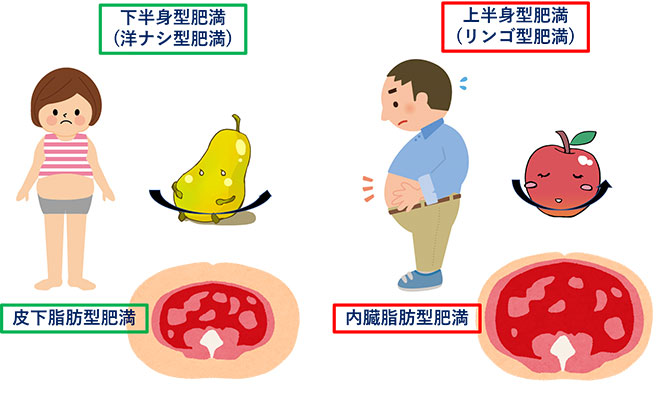
以前から、肥満のタイプ・脂肪組織の分布と肥満に合併する疾患に関連があることが報告されています。
臀部から大腿にかけて脂肪がつく皮下脂肪蓄積型肥満は女性に多く、下半身型肥満・洋ナシ型肥満などと呼ばれます。一方で、上腹部がせり出すように脂肪がつく内臓脂肪蓄積型肥満は男性に多く、上半身型肥満・リンゴ型肥満などと呼ばれます。
脂肪合成能・脂肪分解能において、皮下脂肪・内臓脂肪で差がみられます。皮下脂肪細胞は分化・増殖しやすく、過栄養に対して数を増やして対抗します(増殖)。内臓脂肪細胞は分化・増殖しにくく、過栄養に対しては大きくなって対抗します(肥大)。
解剖学的にも異なり、内臓脂肪は門脈を介し肝の上流に位置し、消化管から吸収したエネルギーの一時的な備蓄や供給に重要な役割を果たします。内臓脂肪蓄積時には、過剰な脂肪分解により大量の遊離脂肪酸などが肝臓に流入し、脂肪合成・糖新生の亢進、インスリン抵抗性や耐糖能異常・糖尿病につながります。
また、前述のように内臓脂肪蓄積を主とする肥満症では、アディポサイトカインの異常産生・分泌が生じ、耐糖能障害・糖尿病・高血圧症・脂質異常症を合併しやすく、その結果として動脈硬化・冠動脈疾患・脳血管疾患を発症しやすくなります。
皮下脂肪蓄積を主とする肥満症では、アディポサイトカインの異常産生・分泌は起こりにくくても、脂肪細胞量の増加が著名であり、体重の増加が大きく膝関節痛や腰関節痛などの整形外科的疾患や睡眠時無呼吸症候群を合併しやすくなります。
一般に皮下脂肪細胞数が盛んに増加する時期は、新生児・乳幼児期・思春期・女性の妊娠期と言われています。高度肥満は主にこの時期に過食になった人が多いのです。成人以降の過栄養に対して、特に男性では、内臓脂肪細胞を肥大させて対応し、内臓脂肪に蓄積しきれないエネルギーは、肝臓や骨格筋・心筋などに蓄積し、異所性脂肪となると考えられています。
異所性脂肪
過剰摂取のエネルギーはトリグリセライドに変換されますが、まず皮下脂肪に貯えられると考えられています。この皮下脂肪に蓄積される容量は、個人個人によりあらかじめ決まっていて、皮下脂肪に用意された容量を超えると、蓄積先が内臓脂肪に変更されます。内臓脂肪組織の脂肪細胞は肥大し大量のトリグリセライドを蓄積しますが、内臓脂肪に蓄積することのできる容量も個体差がある程度決まっており、収容できない部分がオーバーフローし、異所性に蓄積されるのではないかと考えられています。
実際、異所性脂肪と内臓脂肪面積が相関することが示されています。肥大化した内臓脂肪細胞はアディポサイトカイン産生異常:前述の脂肪細胞毒性を起こします。

過栄養・高脂肪食・運動不足に皮下脂肪蓄積能低下が加わると内臓脂肪蓄積と異所性脂肪沈着が起こります。
日本人は、肥満にあたらないBMI<25でも代謝異常が起こりやすい
BMIが正常範囲にある脂肪肝(代表的な異所性脂肪蓄積)も存在します。
例えば若い男性でもともとスリムな体型でしたが、結婚など環境の変化で食事内容等が変わり、肝機能異常を指摘され、結果的に脂肪肝と診断される という症例を多く経験します。
腹囲が大きくなり内臓脂肪が過剰に蓄積しているものの、体重増加が2-3kg程度でBMIは正常範囲内にあるため気が付きにくいのです。体重絶対量のみでは判断できず、体脂肪分布が重要なのでした。
また、日本人を始めアジア系民族は、BMIが正常でも内臓脂肪蓄積とインスリン抵抗性を罹患しやすい遺伝的訴因を持っていると推察されています。つまり日本人は軽度の肥満でも糖尿病や脂肪肝を多く認めるのです。
見かけ上肥満でなくても、残念ながら健康であるとは限りません。極論を言うと、著しいやせを呈する脂肪萎縮症では、脂肪組織に脂肪を十分量貯蓄できないため、肝臓や骨格筋などに異所性脂肪が蓄積し、脂肪肝や糖尿病などの疾患を発症します。
異所性脂肪の治療
健診で 脂肪肝 を指摘されたものの、そこまで肥満でもないしあまり気にしていなかった・・とはよく聞くお話です。
代表的な異所性脂肪蓄積である脂肪肝に注意しましょう。異所性脂肪が蓄積しやすいのは 女性<男性。
年代別では男性では30-50歳代、女性では50歳以降と考えられています。
脂肪の過剰が体内に存在するとき、その脂肪分布の差違により異所性脂肪の蓄積が始まり、先天的・後天的な因子の差違によりその度合いが決まると考えられています。先天的・遺伝的因子についてはこれまでのところ明確な原因が判明していないので、治療としては後天的・環境因子(過食・運動不足)による異所性脂肪蓄積の軽減・解消・予防を目指すことになります。
過栄養・活動性の低下が主な原因ですので、異所性脂肪に対する治療は、基本的には肥満症・あるいはメタボリックシンドロームの治療と大きな違いはないと考えられます。
院内設備

乾式臨床化学分析検査(臨床化学分析装置)
肝臓・腎臓機能、コレステロール値などを約10分間で調べることが出来る検査機器です。 急性疾患の診断、治療の効果判定、副作用の早期発見のため、可能な限り迅速に検査結果を得ることが重要と考え導入しております。

全自動血球計数・免疫反応測定装置
炎症反応(CRP)、白血球数、血小板数、貧血、HbA1cを約10分間で調べることが出来る装置です。感染症の有無や貧血、糖尿病の診断・評価を、迅速に行うことができます。

POCTシステムFREND
甲状腺ホルモン、甲状腺刺激ホルモンを短時間で測定することが出来る検査機器です。甲状腺機能に異常がないかを迅速に調べることが出来ます。

尿化学分析装置
尿検査にて尿タンパク・尿潜血・尿糖・尿中白血球数などを短時間で調べることが出来る検査機器です。糖尿病の合併症の評価や、泌尿器疾患の発見などに役立ちます。
超音波画像診断装置
頸動脈や甲状腺の内部の状態を、その場でモニターで観察することが出来る検査機器です。動脈硬化や甲状腺疾患の診断・評価を行うことが出来ます。


